پارکینسون چیست؟ زنگ خطری که باید جدی گرفته شود
- توضیحات

پارکینسون یک بیماری پیشرونده تخریب کننده مغز است که با بالا رفتن سن افراد ممکن است خود را نشان دهد. به این معنا که اولا در سنین بالا خود را نشان میدهد. دوما هر چه سن فرد بیشتر میشود، علایم بیماری هم شدیدتر خواهند شد.
پارکینسون شروعی آرام و بی سروصدا دارد. به گونهای که ممکن است اختلال با لرزش خفیف در یکی از اندامها شروع شود و با گذر زمان همه اندامها را درگیر کند. با پیشرفت بیماری افراد ممکن است در راه رفتن و صحبت کردن مشکل داشته باشند. همچنین ممکن است تغییرات ذهنی و رفتاری، مشکلات خواب، افسردگی، مشکلات حافظه و خستگی را تجربه کنند. برای درک ماهیت پارکینسون و آشنایی با علائم، دلایل و راههای درمانی این اختلال میتوانید این نوشته کلینیک جامع توانبخشی ایران را دنبال کنید.

پارکینسون چیست؟
پارکینسون یک بیماری تخریب کننده نورونهای مغزی است که پیشرونده بوده و به مرور زمان بخشهای بیشتری از مغز را درگیر خواهد کرد. در این اختلال نورونهای بخشی از مغز به اسم جسم سیاه (Substantia nigra) که مسئول تولید و ترشح دوپامین هستند، دچار آسیب شده و از بین میروند. در نتیجه میزان دوپامین مغز به شدت کاهش پیدا خواهد کرد.
دوپامین یک انتقال دهنده عصبی بین جسم سیاه و جسم مخطط (corpus striatum) است که انجام دادن حرکات روان و هماهنگ را امکان پذیر خواهد کرد.
بنابراین بیماری پارکینسون باعث حرکات ناخواسته یا غیرقابل کنترل مانند لرزش، سفتی و مشکل در تعادل و هماهنگی میشود. علائم معمولا به آرامی شروع میشوند و با گذشت زمان بدتر خواهند شد. با پیشرفت بیماری افراد ممکن است در راه رفتن و صحبت کردن مشکل داشته باشند. همچنین ممکن است تغییرات ذهنی و رفتاری، مشکلات خواب، افسردگی، مشکلات حافظه و خستگی داشته باشند.
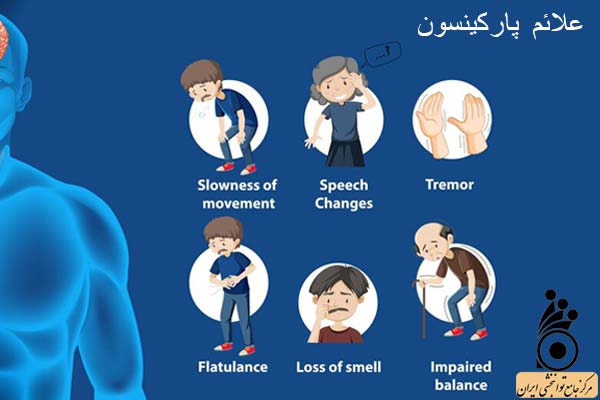
علائم پارکینسون
علائم بیماری پارکینسون برای هر فردی ممکن است متفاوت باشد. علائم اولیه ممکن است خفیف باشد و مورد توجه قرار نگیرد. علاوه بر آن علائم اغلب از یک طرف بدن شروع میشود و کم کم هر دو طرف بدن را درگیر خواهد کرد. اما طرفی از بدن که ابتدا درگیر شده است به احتمال زیاد علائم شدیدتری را تجربه خواهد کرد. با این وجود ۴ علامت اصلی پارکینسون شامل موارد زیر است:
1- لرزش (Tremor)
لرزش یا ترمور اولین علامتی است که در افراد پارکینسون خود را نشان میدهد. لرزش در دستها، بازوها، پاها، فک یا سر شایع است بیشتر در حالت استراحت دیده میشود. معمولا در حالت خواب یا انجام دادن فعالیتهای هدفمند این لرزشهای وجود ندارند. اما اگر در مراحل پیشرفته بیماری باشد ممکن است حتی در حین فعالیت هم دیده شود. ترمور باعث میشود که فرد در انجام فعالیتهای روزمره دچار اختلال شود. برای نمونه فرد در خوردن غذا مخصوصا غذاهای آبکی یا نوشیدن آب و چای با مشکل روبرو خواهد شد. از طرفی دیگر لرزش بر عملکرد کاری و شغلی افراد هم تاثیر منفی خواهد گذاشت.
2- برادی کینزیا (bradykinesia)
برادی کینزیا حالتی است که در آن سرعت انجام دادن فعالیتها به شدت کاهش پیدا میکند. برای نمونه اگر فرد عادی مسیری را در یک دقیقه طی میکند برای فرد مبتلا به پارکینسون طی کردن همین مسیر ممکن است 3 دقیقه طول بکشد. با گذشت زمان، بیماری پارکینسون ممکن است حرکت فرد را آهسته کند و کارهای ساده را دشوار و وقت گیر کند. همچنین هنگام راه رفتن قدم های فرد کوتاهتر میشوند. ممکن است بلند شدن از روی صندلی سخت باشد. علاوه بر آن هنگام راه رفتن فرد پاهای خود را روی زمین میکشد و احتمال برخورد پاها به همدیگر وجود دارد.
3- سفتی عضلات (Rigidity)
Rigidity نوعی اسپاسم عضلانی است که بر اثر آن عضلات فرد دچار سفتی خواهند بود. اما سفتی آن به گونهای است که عضله در یک بازه بسیار سفت بوده و سپس کمی حرکت آزاد دارد و دوباره همین چرخه تکرار خواهد شد. در واقع rigidity را میتوان مشابه حرکت چرخ دنده دانست. سفتی عضلات ممکن است در هر قسمتی از بدن فرد رخ دهد. سفت شدن ماهیچهها میتواند دردناک باشد و دامنه حرکتی فرد را محدود کند. در این حالت فعالیتهای روزانه فرد به دلیل محدودیت دامنه حرکتی مختل خواهد شد. برای نمونه فرد نمیتواند دستش را دراز کرده و کتش را از جارختی بردارد.
4- اختلال در تعادل و راه رفتن
یکی دیگر از علائم اصلی پارکینسون اختلال در تعادل و راه رفتن است که میتواند خطر سقوط فرد را به میزان چشمگیری افزایش دهد. در این حالت قامت فرد معمولا خمیده میشود و گامهای فرد کوتاهتر شده و حرکت دستهای فرد کمتر میشود که به آن راه رفتن پارکینسونی هم میگویند. در چنین شرایطی راه رفتن و حفظ تعادل برای فرد بسیار سخت خواهد بود.

سایر علائم پارکینسون:
نشانههای بالا مهمترین علائم بیماری پارکینسون هستند. اما همه علائم این بیماری را نشان نمیدهند، به ویژه که خود این اختلال ممکن است عوارض جانبی را هم به دنبال داشته باشد. همچنین این بیماری عموما در سنین بالا رخ میدهد به همین دلیل بروز مشکلات مرتبط با کهولت سن دور از انتظار نیست. عوارضی که ممکن است با پارکینسون خود را نشان دهند شامل موارد زیر است:
حالت صورت ماسکه: حالت صورت ماسک مانند که به عنوان هیپومیا شناخته میشود، به این معنی است که حالات چهره خیلی کم یا اصلا تغییر نمیکند. برای نمونه در مواقع ناراحتی یا خوشحالی از روی حالات چهره نمیتوان به وضعیت روحی فرد پی برد. همچنین میزان پلک زدنهای فرد به شدت کاهش پیدا خواهد کرد.
دست خط ریز: افراد مبتلا به پارکینسون در کنترل عضلات خود دچار اختلال میشوند، به همین دلیل در نوشتن دچار مشکل میشوند. بسیاری از این افراد دست خط ریزی دارند که به میکروگرافیا شناخته میشود. دست خط ریز در برخی از افراد مبتلا به اختلال یادگیری هم مشاهده میشود.
آبریزش دهان: یکی دیگر از نشانههای عدم کنترل روی عضلات آبریزش دهان است که در افراد پارکینسونی دیده میشود.
اختلالات بلع و گفتاری: علاوه بر موارد بالا ممکن است فرد در کنترل عضلات گلو هم به مشکل بخورد. بنابراین در مرحله اول بلع وی دچار اختلال خواهد شد و امکان ذات الریه یا خفگی فرد وجود خواهد داشت. در مرحله دوم تون صدای فرد به شدت کاهش پیدا میکند که به عنوان هیپوفونی شناخته میشود.
تغییرات خلقی و اختلالات روانی: بسیاری از افراد مبتلا به پارکینسون ممکن است شرایط روانی خاصی مانند: اضطراب، افسردگی و بدخلقی را تجربه کنند. این جنبهها از مشکلات افراد عموما کمتر مورد توجه و درمان قرار میگیرند.
کاهش کیفیت زندگی: مشکلات تنفسی، خستگی، درد و اختلالات خواب علائمی هستند که میتوانند کیفیت زندگی افراد مبتلا به پارکینسون را به صورت کلی تحت تاثیر قرار دهند.
اختلالات شناختی: تا 30 درصد افراد مبتلا به پارکینسون گزارش میدهند که در حافظه و توانایی تفکر آنها تغییر ایجاد میشود. تغییرات تفکر میتواند بر درک، یادگیری، حافظه و موارد دیگر تأثیر بگذارد. همچنین زوال عقل، توهم و هذیان در این افراد دور از انتظار نیست.
مشکلات گوارشی: حدود 80 درصد از افراد مبتلا به پارکینسون طیف وسیعی از مشکلات گوارشی را تجربه میکنند. علائمی مانند یبوست حتی ممکن است قبل از علائم حرکتی پارکینسون ظاهر شوند. یبوست و حالت تهوع، بی اختیاری ادرار و مشکلات مربوط به وزن در این افراد به وفور دیده میشود.
مشکلات حسی: پارکینسون میتواند باعث مشکلات حسی شده و اختلال پردازش حسی را به دنبال داشته باشد. از دست دادن بویایی، تغییرات پوستی، سرگیجه و تغییرات بینایی تنها بخشی از علائم حسی در افراد پارکینسون را شامل میشود.
کلینیک جامع توانبخشی ایران با بهرهگیری از دو شعبه فعال و به کارگیری کادر درمان مجرب و استفاده از جدیدترین روشهای درمانی تلاش میکند که مشکلات افراد دارای پارکینسون را کاهش دهد. برای دریافت مشاوره رایگان میتوانید با شماره زیر در تماس باشید. همچنین جهت دریافت آنلاین نوبت میتوانید دکمه نوبت اینترنتی را لمس فرمایید:
علت بیماری پارکینسون چیست؟
بیماری پارکینسون زمانی رخ میدهد که سلولهای عصبی خاصی به نام نورون در مغز به تدریج تخریب شده یا از بین میروند. بسیاری از علائم پارکینسون ناشی از کمبود نورونهایی است که پیامرسان شیمیایی به نام دوپامین در مغز تولید میکنند. هنگامی که سطح دوپامین کاهش مییابد، باعث فعالیت غیرطبیعی مغز شده و منجر به مشکلات حرکتی و سایر علائم بیماری پارکینسون میشود.
علت بیماری پارکینسون ناشناخته است، اما به نظر میرسد چندین عامل در آن نقش دارند، از جمله:
ژنها: محققان تغییرات ژنتیکی خاصی را شناسایی کردهاند که میتوانند باعث بیماری پارکینسون شوند. اما این موارد به جز در موارد نادر که افراد زیادی در یک خانواده به پارکینسون مبتلا هستند، غیرمعمول است. با این حال، به نظر میرسد برخی از تغییرات ژنی خطر ابتلا به پارکینسون را افزایش میدهند، اما خطر ابتلا برای هر یک از این نشانگرهای ژنتیکی به نسبت کم است.
عوامل محیطی: قرار گرفتن در معرض سموم یا عوامل محیطی خاص ممکن است خطر ابتلا به پارکینسون را در آینده افزایش دهد، اما این خطر کم است.
محققان همچنین متوجه شدهاند که تغییرات زیادی در مغز افراد مبتلا به پارکینسون رخ میدهد، اما دلیل این تغییرات مشخص نیست. این تغییرات عبارتند از:
وجود اجسام لوی: تجمع تودههایی از مواد خاص درون سلولهای مغزی یکی از مشخصههای بیماری پارکینسون هستند. این تودهها اجسام لوی نامیده میشوند و محققان بر این باورند که این اجسام سرنخ مهمی برای علت بیماری پارکینسون را در خود جای دادهاند.
آلفا-سینوکلئین موجود در اجسام لوی: اگرچه مواد زیادی در اجسام لوی یافت میشود، دانشمندان بر این باورند که پروتئین طبیعی و گسترده به نام آلفا-سینوکلئین از اهمیت ویژهای برخوردار است. این پروتئین به صورت تودههایی در تمام اجسام لوی یافت میشود که سلولها نمیتوانند آن را تجزیه کنند. در حال حاضر این موضوع یکی از کانونهای مهم تحقیقات بیماری پارکینسون است. محققان پروتئین تودهای آلفا-سینوکلئین را در مایع نخاعی افرادی که بعدا به پارکینسون مبتلا شدهاند، پیدا کردهاند.
پارکینسون جوانان
بیماری پارکینسون اکثر موارد در افراد بالای 50 سال بروز پیدا میکند. اما بیماری پارکینسون جوانان (YOPD) در افراد زیر ۵۰ سال رخ میدهد. این نوع از پارکینسون، یعنی پارکینسون جوانی حدود چهار درصد از کل بیماران مبتلا به پارکینسون در آمریکا را تشکیل میدهد. علائم آن تفاوت چندانی با افراد بالای 50 سال ندارد. درک این موضوع مهم است که افراد مبتلا به پارکینسون جوانان اغلب در زمینه مالی، خانوادگی و کاری با چالشهای بیشتری روبرو هستند.
در موارد نادر، علائمی شبیه پارکینسون ممکن است در کودکان و نوجوانان ظاهر شود. این شکل از بیماری، پارکینسون نوجوانی نامیده میشود و اغلب با جهشهای ژنتیکی خاص با ریسک بالای ابتلا به پارکینسون همراه است.
پیشرفت بیماری در افراد مبتلا به پارکینسون جوانی کندتر بوده و تغییرات شناختی آنها کمتر و کندتر است.
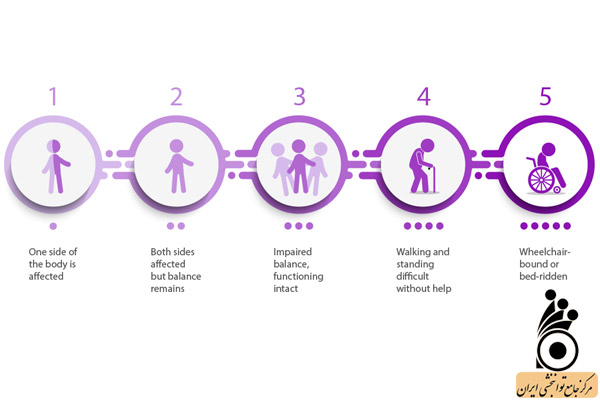
مراحل پارکینسون
بیماری پارکینسون افراد را به طرق مختلف تحت تاثیر قرار میدهد. همه افراد همه علائم پارکینسون را تجربه نمیکنند. حتی اگر چنین حالتی پیش بیاید، لزوما علائم را به همان ترتیب یا با همان شدت تجربه نخواهند کرد. در حالی که علائم و پیشرفت بیماری برای هر فرد منحصر به فرد است، دانستن مراحل معمول پارکینسون میتواند به افراد کمک کند تا با تغییراتی که رخ میدهند کنار بیایید. برخی از افراد این تغییرات را طی 20 سال یا بیشتر تجربه می کنند، در حالیکه برای دیگری ممکن است 10 سال یا کمتر طول بکشد. در سال 1967، Hoehn و Yahr پنج مرحله از پارکینسون را بر اساس سطح ناتوانی بالینی تعریف کردند. پزشکان از آن برای توصیف چگونگی پیشرفت علائم حرکتی این بیماری استفاده میکنند. در این مقیاس، مراحل 1 و 2 نشان دهنده مرحله اولیه، 3 مرحله میانی و 4 و 5 مرحله پیشرفته بیماری است:
1- مرحله اول
در مرحله اول فرد علائم خفیفی دارد که معمولا با فعالیتهای روزانه وی تداخلی ندارد. لرزش و سایر علائم حرکتی فقط در یک طرف بدن رخ میدهد. تغییر در وضعیت بدن، راه رفتن و حالات صورت نمایان میشوند. در واقع حالتی است که بیماری به تازگی شروع شده است و حتی در برخی از موارد در این سطح بیماری تشخیص داده نمیشود.
2- مرحله دوم
علائم شروع به بدتر شدن میکنند. لرزش، سفتی و سایر علائم حرکتی هر دو طرف بدن یا اعضای موجود در خط وسط مانند گردن و تنه را تحت تاثیر قرار میدهد. مشکلات راه رفتن و وضعیت بدنی نامناسب ممکن است آشکار باشد. فرد میتواند به تنهایی زندگی کند، اما کارهای روزانه سختتر و زمانبر میشود.
3- مرحله سوم
در مرحله سوم بیماری پارکینسون، از دست دادن تعادل مانند عدم ثبات هنگام چرخیدن یا هل داده شدن به جلو، ویژگی اصلی است. زمین خوردن در این مرحله شایعتر است. علائم حرکتی همچنان بدتر میشوند. توانایی فرد در انجام فعالیتهای روزانه تا حدی محدود میشود، اما همچنان از نظر جسمی قادر به زندگی مستقل است. میزان ناتوانی در این مرحله خفیف تا متوسط است.
4- مرحله چهارم
در این مرحله، علائم بیماری به طور کامل پیشرفت کرده و به شدت ناتوان کننده هستند. فرد همچنان قادر به راه رفتن و ایستادن بدون کمک است، اما ممکن است برای ایمنی نیاز به عصا یا واکر داشته باشد. فرد برای انجام فعالیتهای روزمره به کمک قابل توجهی نیاز دارد و قادر به زندگی مستقل نیست.
5- مرحله پنجم
مرحله پنجم پیشرفتهترین و ناتوانکنندهترین مرحله بیماری است. سفتی در پاها ممکن است ایستادن یا راه رفتن را غیرممکن کند. فرد برای ایستادن و راه رفتن به کمک دیگران نیاز دارد و در صورتی که این کمکها را دریافت نکند مجبور است روی تخت بماند یا از ویلچر استفاده کند. فرد قادر به انجام فعالیتهای روزمره زندگی نیست و به مراقبت شبانهروزی نیاز دارد.
نحوه تشخیص بیماری پارکینسون
در حال حاضر هیچ آزمایش خاصی برای تشخیص قطعی پارکینسون وجود ندارد. تشخیص بر اساس سابقه پزشکی و معاینه مغز و اعصاب توسط پزشک نورولوژیست انجام خواهد شد. علاوه بر آن میتوان از آزمایش خون و سایر آزمایشها برای رد سایر اختلالاتی که ممکن است باعث ایجاد علائم شده باشند استفاده کرد. از طرفی دیگر اسکن مغز با سیتی اسکن و تصویربرداری رزونانس مغناطیسی (MRI) در افراد مبتلا به پارکینسون معمولا "طبیعی" یا "بدون یافته خاص" به نظر میرسد. بنابراین نمیتوان از آنها برای تشخیص این اختلال استفاده کرد و صرفا برای رد سایر اختلالات کاربردی خواهد بود.
در موارد نادر، برای افرادی که به وضوح دارای نوع پارکینسون ارثی هستند، محققان میتوانند برای تشخیص خطر ابتلای فرد به بیماری، جهشهای ژنتیکی شناختهشده را آزمایش کنند.

درمان بیماری پارکینسون از چه راهی امکان پذیر است؟
بیماریهایی که دلیل آنها ناشناخته است معمولا دارای درمان مشخصی نیستند که به کمک آنها بتوان بیماری را کاملا کنترل کرد یا از بین برد. درمان پارکینسون هم در همین دسته قرار میگیرد. اولویت اول در درمان پارکینسون متوقف کردن روند بیماری است تا شرایط فرد به مرور زمان بدتر نشود. در این مسیر برخی از راههای درمانی ممکن است کمک کننده باشند و تا حد زیادی بتوانند روند بیماری را کند کنند. مهمترین درمانهایی که برای پارکینسون به کار گرفته میشوند شامل موارد زیر است:
1- دارودرمانی
استفاده از دارو برای درمان پارکینسون دو هدف را دنبال خواهد کرد. برخی از داروها تلاش میکنند که روند بیماری را کند کرده و مکانیسم ایجاد بیماری را مورد هدف قرار دهند. در واقع این داروها مستقیم بر خود پارکینسون تاثیر خواهند گذاشت. دسته دوم داروها روی علائم پارکینسون تمرکز دارند و تلاش میکنند که عوارض بیماری را کاهش دهند.
افزایش دهندههای دوپامین: داروهایی مانند لوودوپا می توانند سطوح موجود دوپامین را در مغز شما افزایش دهند. این دارو تقریبا همیشه مؤثر است و زمانی که موثر نباشد، میتوان گفت که فرد دچار پارکینسون نیست و احتمالا فرد به بیماری دیگری که علائم مشابه دارد، مبتلا شده است. استفاده طولانی مدت از لوودوپا در نهایت منجر به عوارض جانبی میشود که باعث کاهش اثربخشی آن خواهد شد.
شبیه سازهای دوپامین: آگونیستهای دوپامین، داروهایی هستند که اثری شبیه دوپامین دارند. دوپامین یک انتقالدهنده عصبی است که باعث میشود سلولها وقتی مولکول دوپامین روی آنها میچسبند، به روش خاصی عمل کنند. آگونیستهای دوپامین میتوانند این مکانیسم را شبیه سازی کرده و باعث شوند سلولها به همان شیوه رفتار کنند. این موارد در بیماران جوانتر برای به تاخیر انداختن شروع لوودوپا شایعتر است.
مسدود کننده های متابولیسم دوپامین: بدن افراد فرآیندهای طبیعی برای شکستن انتقال دهندههای عصبی مانند دوپامین دارد. داروهایی که بدن افراد را از تجزیه دوپامین باز میدارند، اجازه میدهند دوپامین بیشتری در دسترس مغز باقی بماند. این داروها به خصوص در مراحل اولیه بیماری پارکینسون مفید هستند و همچنین میتوانند در صورت ترکیب با لوودوپا در مراحل بعدی بیماری پارکینسون کمک کنند.
مهارکنندههای متابولیسم لوودوپا: این داروها روند پردازش لوودوپا را در بدن کاهش میدهند و به ماندگاری آن کمک میکنند. این داروها ممکن است نیاز به استفاده دقیق داشته باشند زیرا می توانند اثرات سمی داشته باشند و به کبد فرد آسیب برسانند. این داروها اغلب برای کمک به کاهش اثربخشی لوودوپا استفاده میشوند.
2- تحریک عمقی مغز
برای افرادی که به بیماری پارکینسون مبتلا هستند و به داروها به خوبی پاسخ نمیدهند، پزشک ممکن است تحریک عمقی مغز (Deep Brain Stimulation) را توصیه کند. در طی یک عمل جراحی، پزشک الکترودهایی را در قسمت خاصی از مغز قرار میدهد و آنها را به یک دستگاه الکتریکی کوچک که در قفسه سینه کاشته شده است، متصل میکند. این دستگاه و الکترودها بدون درد، نواحی خاصی از مغز را که حرکت را کنترل میکنند، تحریک میکنند. این کار به بهبود بسیاری از علائم مرتبط با حرکت در بیماری پارکینسون مانند لرزش، کندی حرکت و خشکی عضلات کمک میکند.
3- کاردرمانی در بیماری پارکینسون
کاردرمانی یک روش درمانی جامع و مؤثر برای افراد مبتلا به پارکینسون است. کاردرمانگران با همکاری با افراد مبتلا به پارکینسون و خانوادههایشان میتوانند به آن ها کمک کنند تا با چالشهای ناشی از بیماری کنار بیایند و کیفیت زندگی خود را ارتقا دهند. کاردرمانی میتواند با تغییر محیط و ارائه آموزش انجام دادن کارها را با وجود شرایط پارکینسونی برای افراد سادهتر کند. کاردرمانی در هر مرحله از پارکینسون تمرینات و روشهای درمانی متفاوتی را به کار خواهد گرفت و هدف اولیه آن جلوگیری از بدتر شدن فرد است. در مراحل بعدی کاردرمانی به فرد کمک خواهد کرد که بتواند فعالیتهای روزمره زندگی خود را به درستی و تنهایی انجام دهد.
4- فیزیوتراپی
فیزیوتراپی هم یکی دیگر از بخشهای توانبخشی است که به افراد مبتلا به پارکینسون کمک میکند تا بر مشکلات خود فائق شوند. فیزیوتراپی با داشتن درک صحیح از نحوه کارکرد اعصاب، عضلات و ارتباط آنها میتوانند به کاهش علائم این بیماری کمک کنند. در واقع فیزیوتراپی تمریناتی برای بهبود تعادل، تقویت عضلات، افزایش دامنه حرکتی، بهبود هماهنگی و راه رفتن به افراد ارائه میکند تا علائم بیماری تا حد ممکن کنترل شوند.
5- گفتاردرمانی
گفتاردرمانی هم در برخی از موارد میتواند در درمان پارکینسون کمک کننده باشد. در مواردی که افراد با مشکلات گفتاری یا اختلالات بلع روبرو میشوند این رشته میتواند کمک کننده باشد. علاوه در مواردی که چهره فرد ماسکه شده است به وی کمک خواهند کرد تا بتواند احساسات خود را بروز دهد.

نورالینک امیدی برای درمان کامل پارکینسون
شرکت نورالینک که متعلق به ایلان ماسک است در تلاش است با کاشت یک تراشه کوچک در مغز افراد بتواند بسیاری از بیماریها را درمان کند. این تراشه در زیر جمجمه فرد کاشت خواهد شد و به کمک سیمهایی بسیار نازک خود میتواند ارتباط دوطرفهای با مغز برقرار کند. هدف اولیه شرکت نورالینک این است که افراد بتوانند با استفاده از مغز خود و بدون نیاز به موس، نشانگر موس روی مانیتور را تکان دهند. این شرکت در ماه ژانویه 2024 اولین تراشه خود با نام تله پاتی را در مغز یک انسان قرار داد و این فرد اکنون میتواند با مغز خود نشانگر موس را تکان دهد. شرکت نورالینک اعلام کرده است که بیماریهایی مانند فلج مغزی، پارکینسون، اختلالات بینایی و بسیاری دیگر از بیماریها میتوانند به کمک این تراشه بهبودی خود را بازیابند. اگرچه تحقیقات هنوز در مراحل اولیه است اما میتوان امیدوار بود که روزی درمانی قطعی برای پارکینسون پیدا شود.
سخن پایانی
پارکینسون یک اختلال تخریب کننده بخشی از مغز است که به مرور زمان پیشروی کرده و بخشهای بیشتری از مغز را درگیر خواهد کرد. علائمی مانند لرزش، کندی حرکتی، صورت ماسکه و rigidity در پارکینسون شدید هستند و ممکن است زندگی فرد را به کلی مختل کنند. از طرفی دیگر این بیماری بیشتر در افراد بالای 50 سال مشاهده میشود و با بالا رفتن سن علائم بیماری هم گستردهتر خواهد بود. دریافت دارو، تحریک عمقی مغز و همچنین توانبخشی میتوانند به درمان این اختلال کمک کنند. اما درمان قطعی هنوز برای آن پیدا نشده است.
این مقاله به طور مختصر بیماری پارکینسون را مورد بررسی قرار داده بود. امیدواریم اطلاعات مفیدی را در اختیار شما قرار داده باشیم. با این وجود میتوانید سوالات خود را در بخش زیر وارد کنید تا همکاران ما در سریعترین زمان ممکن به آنها پاسخ دهند.

گزارش